Lesiones medulares por traumatismo: ¿qué exámenes no deben demorarse?
Por Diego Vega Laiun (*)
Las caídas o los golpes tras practicar deporte pueden generarlas, así como también los accidentes. Solicitar potenciales evocados somatosensitivos con celeridad puede llevar al cirujano a tomar la mejor decisión.
La caída en plena competencia del polista Clemente Zavaleta, el primogénito de la Trilliza de Oro María Emilia Fernández Rousse, volvió a poner en agenda el tema de los traumatismos por la práctica deportiva, que alcanza no solo a las disciplinas a caballo sino también a las de más contacto como el rugby, a los clavados en natación –cuando la pileta no tiene suficiente cantidad de agua– o bien ante movimientos bruscos, como las vueltas carnero en el yudo.
Algunas lesiones, como las medulares, pueden llegar a comprometer la movilidad de manera permanente, pero no en todos los casos. Los estudios neurofisiológicos complementarios no deben demorarse ya que no solo brindarán un pronóstico al paciente, sino que también darán una pista a los cirujanos sobre cuál es el abordaje a seguir en cada caso.
Los traumatismos, ya sea por deportes o por accidentes de tránsito, son la principal causa de las lesiones medulares en pacientes jóvenes, mientras que en los adultos éstas también pueden ocurrir por artrosis (cuando se estrecha el canal medular en la columna cervical, por ejemplo), hernias de disco o también tumores.
Cuando ocurren por golpes es importante realizar estudios neurofisiológicos ni bien el paciente llega al hospital, porque con esa información se marcará el curso de acción a seguir. En concreto, no pueden faltar los potenciales evocados somatosensitivos (SSEP), que evalúan la transmisión nerviosa de los impulsos en las vías somatosensoriales de las extremidades (superior e inferior) y en el cerebro, y se pueden utilizar para diagnosticar las lesiones a nivel de las raíces nerviosas, la médula espinal y el cerebro.
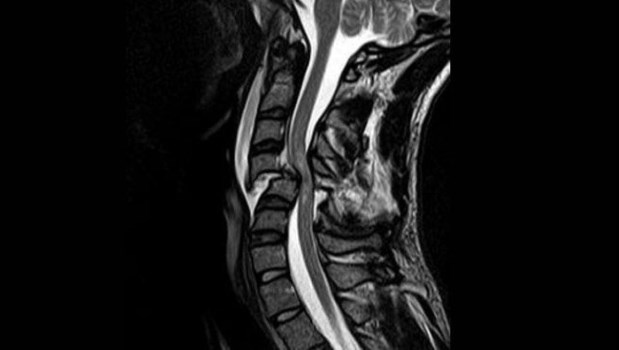
Es importante que se pidan estos estudios y no quedarse solo con la resonancia. Para explicar cómo se complementan ambos exámenes suelo elegir la metáfora de la pared de una casa. La resonancia equivaldría a fotografiar una mancha de humedad, mientras que los potenciales evocados somatosensitivos equivaldrían a la visita del electricista para revisar el “cableado” que pasa a través de ella.
Con los SSEP se evalúa la función de la médula espinal propiamente dicha: se confirma si la transmisión de los impulsos ocurren aún tras una lesión o un estrechamiento del canal. Estas pruebas pueden complementarse con la electromiografía, que analiza la actividad eléctrica de los músculos y los nervios y con el estudio de los reflejos medulares.
En el caso concreto de un traumatismo, ¿por qué es importante pedir los SSEP ni bien el paciente ingresa al hospital? Porque al momento de la lesión modular, lo primero que ocurre es el llamado shock medular espinal (parálisis fláccida o pérdida de reflejos espinales), que son comparables a cuando un boxeador no reacciona tras un golpe y queda como en knock out. Lo mismo pasa en la médula: al momento del impacto no reacciona, pero eso no quiere decir que se haya seccionado y perdido su función, sino que en algunos casos se puede recuperar de a poco.
Pongamos dos ejemplos de pacientes que llegan a urgencia tras accidentes en moto. No sienten las piernas y no pueden moverlas a causa del shock medular espinal. Al primero se le realizan potenciales evocados somatosensitivos y se comprueba que la médula conserva cierto grado de función. Entonces en ese caso lo primero que debe hacerse es descomprimir la médula, que está inflamada dentro del conducto medular. Para que a esa médula no le falte oxígeno (lo que se llama anoxia medular) y pueda expandirse en determinada área se practica una laminectomía, es decir, quitarle el “techo” al conducto medular. En este caso se prioriza la función de la médula por sobre la estabilidad de la columna, y realizar la cirugía de la estabilización en un segundo tiempo.
Otro paciente, también fracturado, llega sin tampoco sentir sus extremidades, pero los potenciales evocados somatosensitivos dan negativos, no registran función medular, entonces eso significa que la médula sí está seccionada. En esos casos, como no tiene posibilidad de recuperar la movilidad, lo que se debe priorizar es estabilizar la columna, porque una médula inestable puede acarrear complicaciones adicionales. Además, tener los resultados de antemano ayudará a los profesionales a dar la noticia con tiempo, tanto al paciente como a sus familiares.
En síntesis, los potenciales evocados somatosensitivos le permitirán juzgar al cirujano cuál será su prioridad, si negociar inestabilidad para darle la posibilidad a la médula de que se recupere o realizar la cirugía de estabilización de la columna de inmediato.
Pero los potenciales evocados somatosensitivos no solo sirven para conocer qué tan funcional está la médula, sino que también orientan sobre el nivel en donde se encuentra la lesión que produce el “stop” en la transmisión: a nivel cervical, dorsal o lumbar. Localizar el problema sirve en el caso que las lesiones medulares se producen por enfermedades degenerativas.
Los SSEP siempre deben ser realizados por los neurofisiólogos clínicos, que sabrán realizarlo correctamente y que también darán una certera interpretación de los resultados. Si el sistema nervioso fuera un cableado, los neurofisiólogos clínicos son una suerte de “electricistas del cuerpo”.
* Médico especializado en Neurofisiología Clínica. Socio fundador de la Fundación Argentina de Neurofisiología Clínica. Más información en http://electromiogramas.com/ y en el canal de YouTube “Neurofisiología Clínica en Buenos Aires”.