Reanimación cardiopulmonar II
Del libro "Destrezas médicas para salvar vidas", por el Doctor Salomon Schächter.
El Dr. Bernard Lown inventó el desfibrilador para la resucitación cardíaca. La realización de la reanimación cardiopulmonar (RCP) y la desfibrilación eléctrica han sido elementos fundamentales para salvar la vida de los pacientes con paro cardiorrespiratorio o con alteraciones del ritmo cardíaco que podrían ser fatales para el paciente.
Existen ciertas situaciones que deben ser tenidas en cuenta para que la utilización de esta destreza de reanimación sea exitosa. Su alta eficacia, facilidad de aplicación y seguridad han contribuido a su gran difusión, estando disponibles en casi todos los ámbitos de asistencia sanitaria, inclusive los aparatos automáticos, en lugares públicos sin personal sanitario. La desfibrilación se utiliza en los casos de paro cardíaco con el paciente inconsciente que presenta fibrilación ventricular o taquicardia ventricular sin pulso palpable.
Son situaciones vitales de muerte segura si no se aplica tratamiento. De ahí que la dotación de desfibriladores externos automáticos se amplió a lugares concurridos como aeropuertos, estaciones deportivas y también a personal no sanitario como policías y bomberos.
INDICACIONES
- Está indicado su uso en los paros cardiorrespiratorios por diferentes causas (ahogamiento o atragantamiento).
- En la fibrilación ventricular.
- En las cardioversiones de taquicardia supra ventricular y taquicardia ventricular.
EQUIPO
El desfibrilador 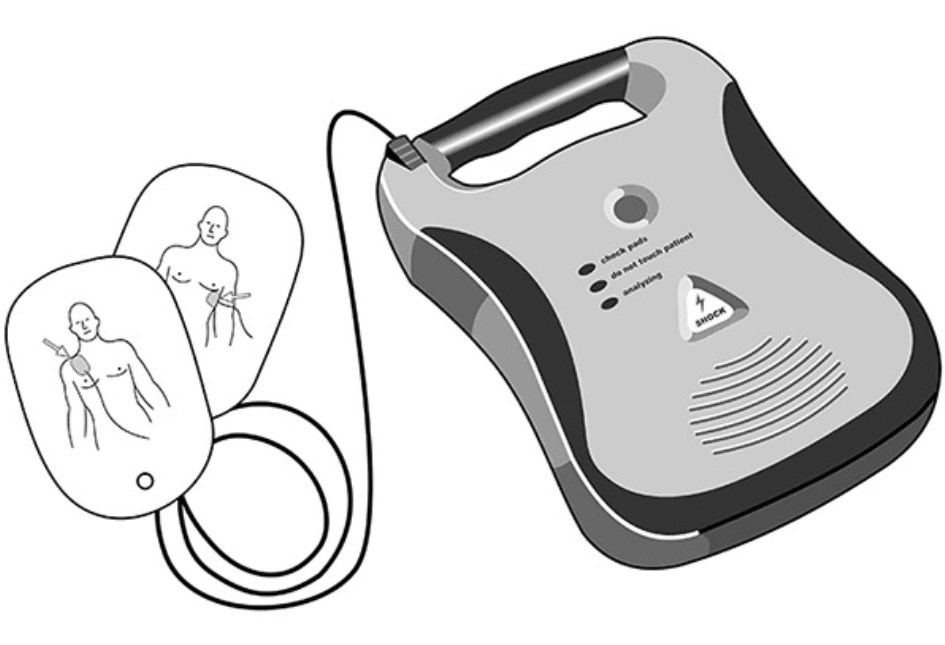 es un dispositivo que permite la aplicación de descargas eléctricas para lograr el restablecimiento del ritmo cardíaco normal. Se trata de una descarga brusca de alto voltaje que logra interrumpir y/o revertir una arritmia ventricular o un paro cardíaco. En resumen, la desfibrilación es una terapia que mediante la aplicación de un choque eléctrico de corriente continua consigue revertir un paro cardíaco o distintos trastornos del ritmo cardíaco.
es un dispositivo que permite la aplicación de descargas eléctricas para lograr el restablecimiento del ritmo cardíaco normal. Se trata de una descarga brusca de alto voltaje que logra interrumpir y/o revertir una arritmia ventricular o un paro cardíaco. En resumen, la desfibrilación es una terapia que mediante la aplicación de un choque eléctrico de corriente continua consigue revertir un paro cardíaco o distintos trastornos del ritmo cardíaco.
Si ha sido exitoso, el corazón retoma el ritmo eléctrico normal con la despolarización y contracción muscular, primero de las aurículas y posteriormente de los ventrículos.
En el desfibrilador externo la energía se administra con unos electrodos colocados en el tórax del paciente sobre la superficie cutánea. La eficacia de la desfibrilación disminuye si se demora en su aplicación.
En los niños, salvo en los casos de ahogamiento o atragantamiento, estos procesos son infrecuentes. Es un procedimiento seguro si se toman las debidas precauciones.
Excluimos el tratamiento con desfibrilador de arritmias cardíacas. Sus indicaciones y contraindicaciones, en las múltiples situaciones de enfermedad cardiovascular escaparían a los alcances de este tratado.
TECNICA
a) Si el paciente no responde, no respira, no tiene pulsos palpables, se debe proceder a quitar la ropa, desde la cintura hasta la cabeza, si es preciso cortándola.
b) Iniciar la reanimación cardiopulmonar de acuerdo al protocolo descripto en el capítulo correspondiente (ver "Reanimación Cardiopulmonar" y "Respiración Boca a Boca").
c) En adultos y niños mayores, mayores de un año de edad, nunca detener las compresiones torácicas ni la insuflación boca a boca o boca nariz. Solamente dejar de realizar la reanimación cardiopulmonar (RCP) en el momento de la descarga del desfibrilador.
d) En caso de paciente mojado, llevarlo a un lugar seco y secarle el tórax. Si estuviese mojado la descarga sería menos efectiva por transmitirse por el agua que empapa la piel. Además si el suelo está mojado se podría transmitir la descarga al reanimador.
e) Tan pronto tengamos un desfibrilador disponible encenderlo y colocar los electrodos. Los electrodos deben ser colocados uno en el 4º o 5º espacio intercostal, en la línea medio clavicular izquierda, o sea en la zona inferior izquierda del tórax (apex) y el otro electrodo debe ser colocado debajo de la clavícula derecha, es decir, en el 2º o 3º espacio intercostal para esternal derecho (vertex) 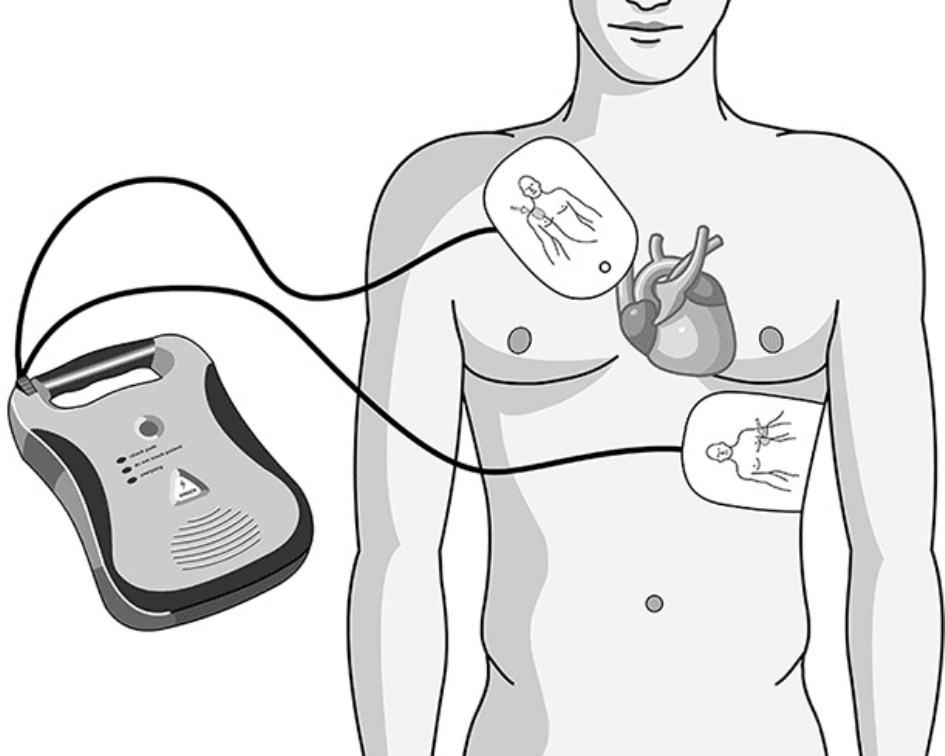
f) En caso de niños entre 1 y 8 años (aproximadamente entre 9 y 25 kg) puede usarse el desfibrilador externo automático (DEA) utilizando electrodos de menor tamaño, con dosis pediátricas de descarga.
g) A partir de los 8 años se utlizará el desfibrilador de adultos en caso de no disponer de electrodos pediátricos. Si por sus dimensiones no se pueden colocar correctamente los electrodos, como hemos descripto más arriba, se colocará un electrodo en el pecho y el otro en la espalda. Es indiferente cuál se ponga en cada sitio.
h) Cuando efectúe o se efectúe la descarga con el desfibrilador externo automático o semi automático tener la precaución de asegurar que nadie esté en contacto o toque al paciente.
i) En caso de utilizar un desfibrilador manual la secuencia será similar a la relatada.
j) La dosis de descarga que debe ser utilizada en un niño será de 4 Joules por kg de peso, tanto para el monofásico como para el bifásico manual.
RESPIRACION BOCA A BOCA
Es una forma de respiración artificial que consiste en aplicar la boca del médico a la boca del paciente para insuflarle aire a un ritmo determinado. Es una ventilación asistida a un paciente que está en paro cardiorrespiratorio. Es un procedimiento de salvataje que se utiliza cuando la respiración y los latidos cardíacos del paciente han cesado. En estas condiciones la respiración boca a boca provee oxígeno a los pulmones del paciente. Es uno de los componentes de la RCP (Reanimación Cardiopulmonar).
INDICACIONES
Un paro cardio respiratorio puede producirse en cualquier momento y en cualquier lugar. Las maniobras de reanimación se deben iniciar inmediatamente después de ocurrido el accidente. Antes de los 5 minutos. Cuando nos hallamos ante un paciente inconsciente, sin pulso, que ha dejado de respirar por alguna de las siguientes razones: muerte súbita, paro cardiorrespiratorio, descarga eléctrica, ahogamiento, enfermedades cardiovasculares, ritmo cardíaco anormal, sobredosis de drogas, atragantamiento o neumotórax a presión que comprime el corazón. En estas circunstancias se garantiza la llegada de oxígeno al cerebro. Si no se asegura esto la muerte del paciente es inminente. Se produce en un plazo de 5 a 6 minutos.
COMO DARNOS CUENTA DE QUE EL PACIENTE HA DEJADO DE RESPIRAR
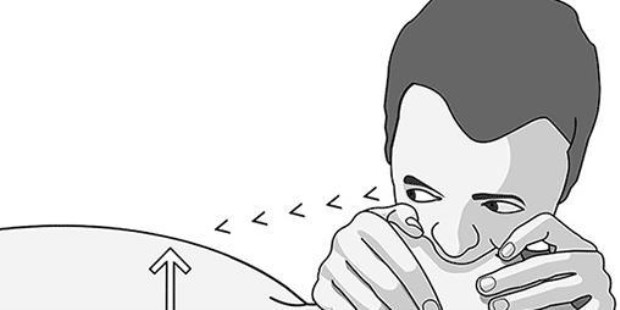
1. Se coloca una mano en la frente del paciente y con la otra mano se levanta suavemente el mentón para que se abran las vías respiratorias superiores. 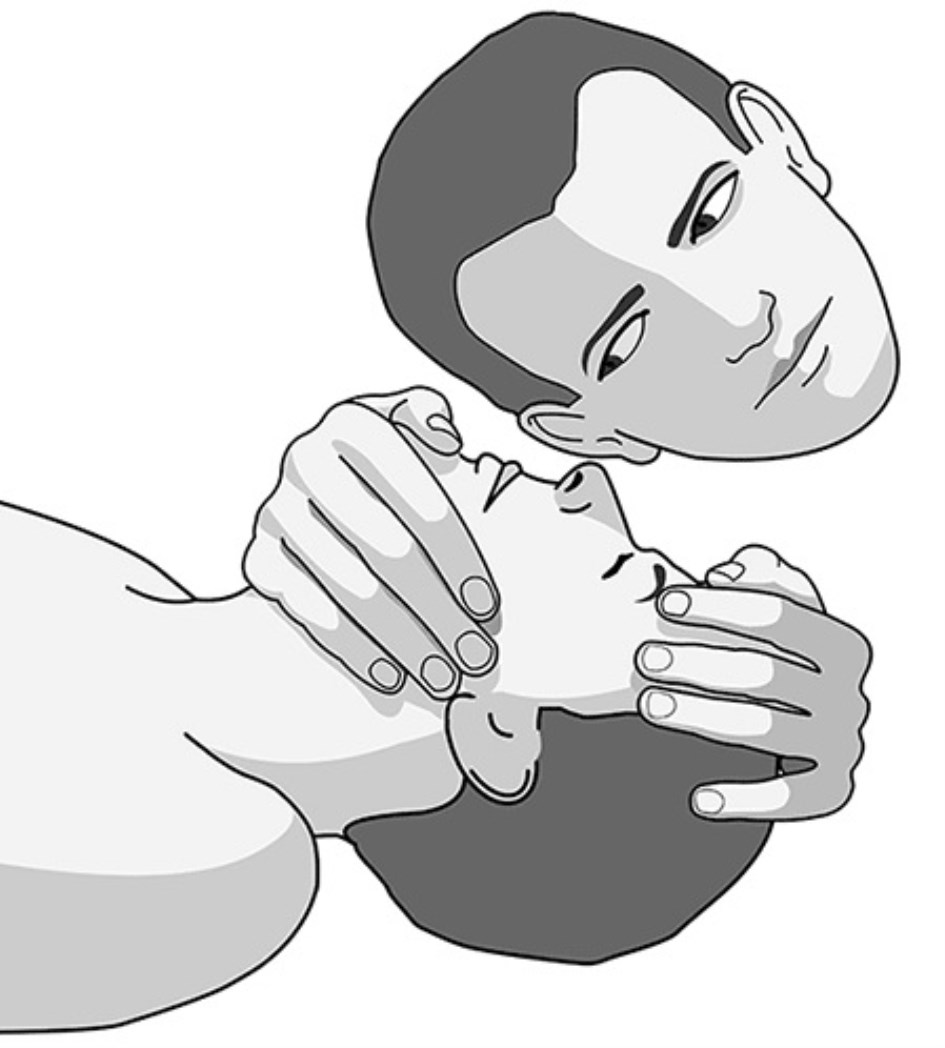
2. Acercar el oído a la boca del paciente para escuchar si respira o no.
3. Poner la mano sobre el tórax del paciente para verificar si se expande o se mueve. Esto nos indica si está o no entrando aire a sus pulmones.
4. Colocar un espejo cerca de la boca del paciente. Si se empaña es señal de que respira.
5. Observar las uñas del paciente para verificar si están moradas. Esto último es un excelente indicador.
De todas las opciones antes mencionadas la primera es la más fácil y confiable. Todas estas acciones no deben tardar más de diez segundos.
CONTRAINDICACIONES
No debe realizarse la respiración boca a boca cuando existe obstrucción de la vía aérea. Tampoco debe ser realizada en caso de enfisema subcutáneo.
POSICION DEL PACIENTE Y EL MEDICO
- El paciente debe ser colocado en el suelo, sobre una superficie plana con el torso descubierto hasta la cintura.
- El médico debe colocarse de rodillas al lado y a la derecha del paciente.
- Se debe eliminar todo elemento que comprima el tórax o el abdomen.
- Se debe limpiar la boca del accidentado y revisar su interior para retirar cualquier objeto que pueda dificultar la respiración (agua, comida, dentadura postiza, etc.).
TECNICA
a) Extienda la cabeza del paciente lo más posible hacia atrás colocando una mano en el mentón y la otra en la frente o parte superior de la cabeza. 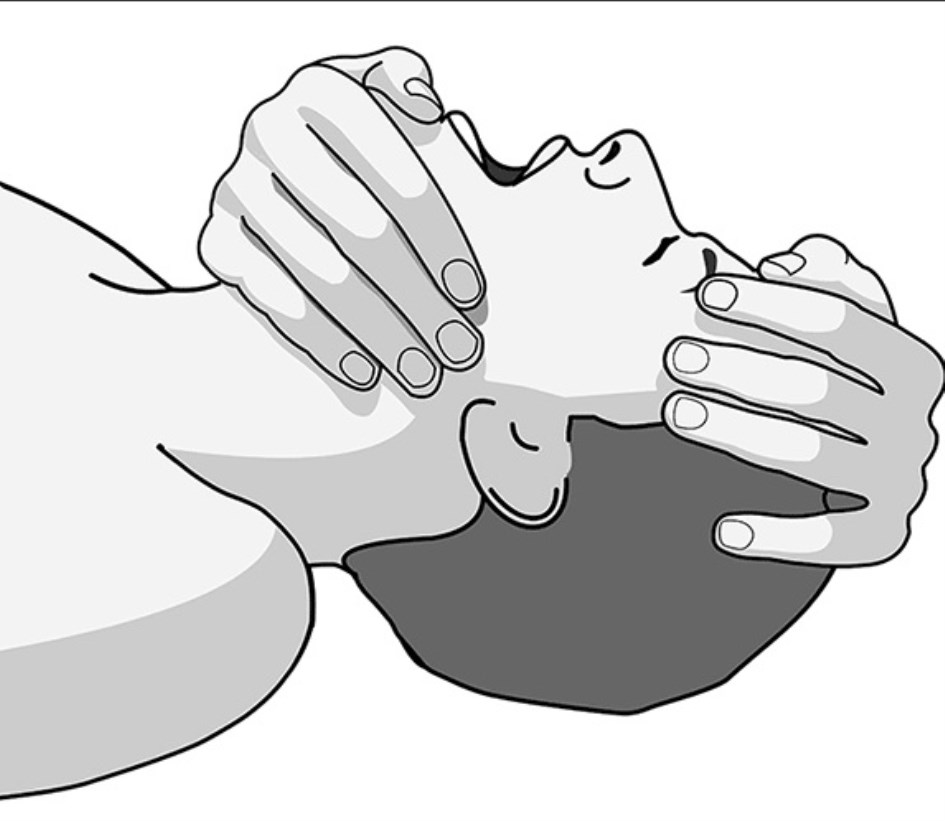
b) Obture ambas fosas nasales con dos dedos de la mano izquierda y mantenga abierta la boca del paciente presionando hacia abajo el mentón con la mano derecha del operador.
c) El médico debe hacer una inspiración profunda llenando sus pulmones con aire.
d) A continuación debe colocar sus labios contra los del paciente, cubriendo enteramente y sellando su boca y manteniendo cerradas ambas fosas nasales, para evitar que el aire se escape.
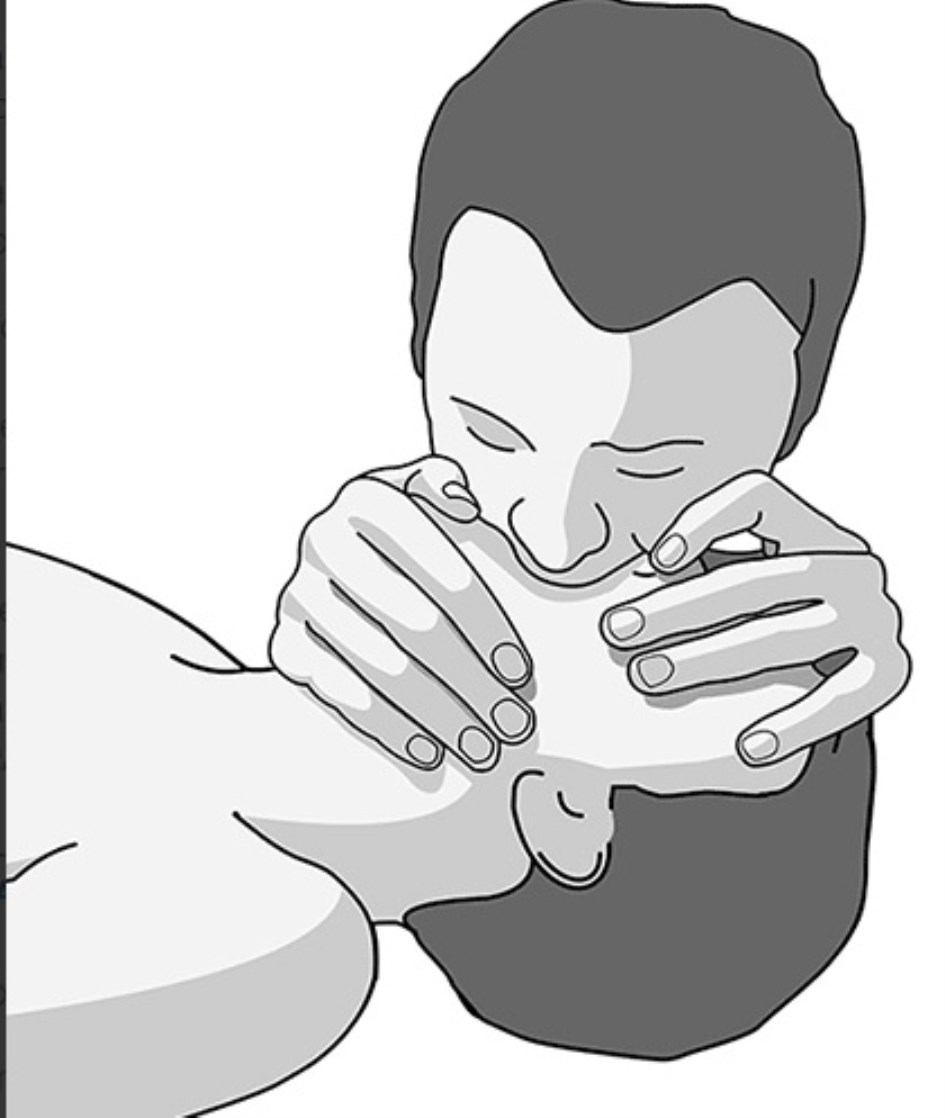
e) Acto seguido el médico debe insuflar lentamente el aire de sus pulmones dentro de la boca de la víctima viendo al mismo tiempo cómo se expande su caja torácica. Hay que insuflar el volumen suficiente para lograr que se eleve el tórax de la víctima. Cada insuflación debe durar 1 o 2 segundos. 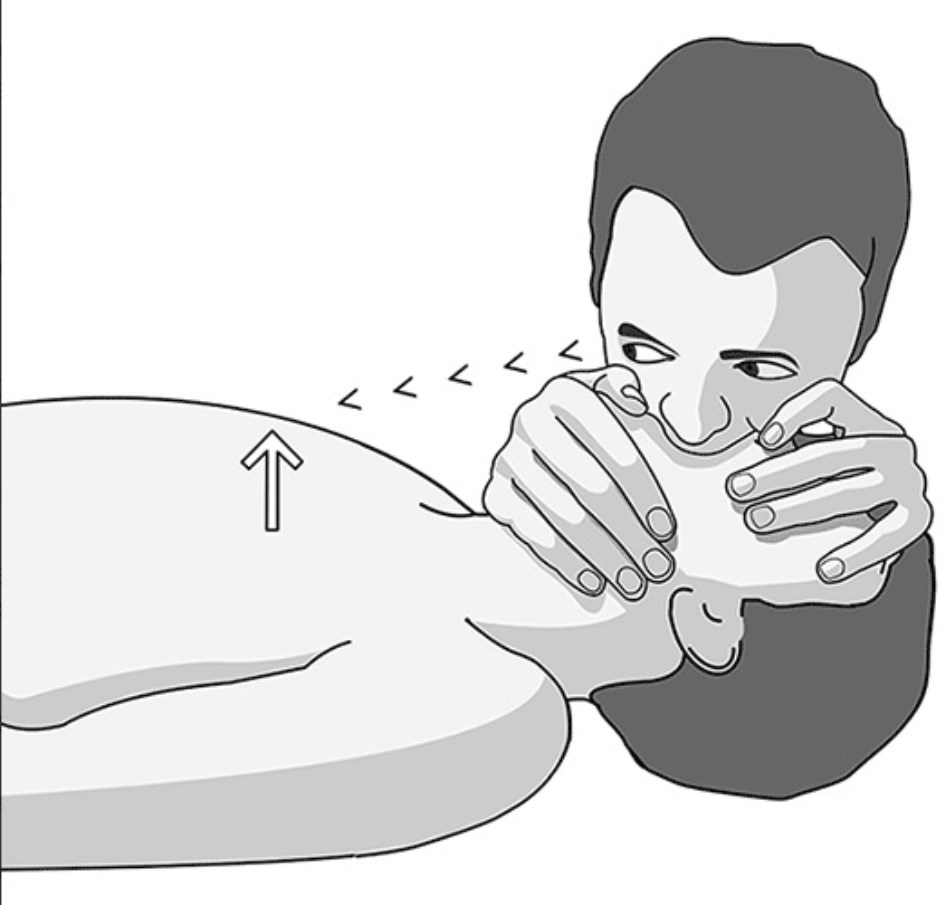
f) Despegue a continuación su boca de la del paciente para permitir que los pulmones del paciente se vacíen. 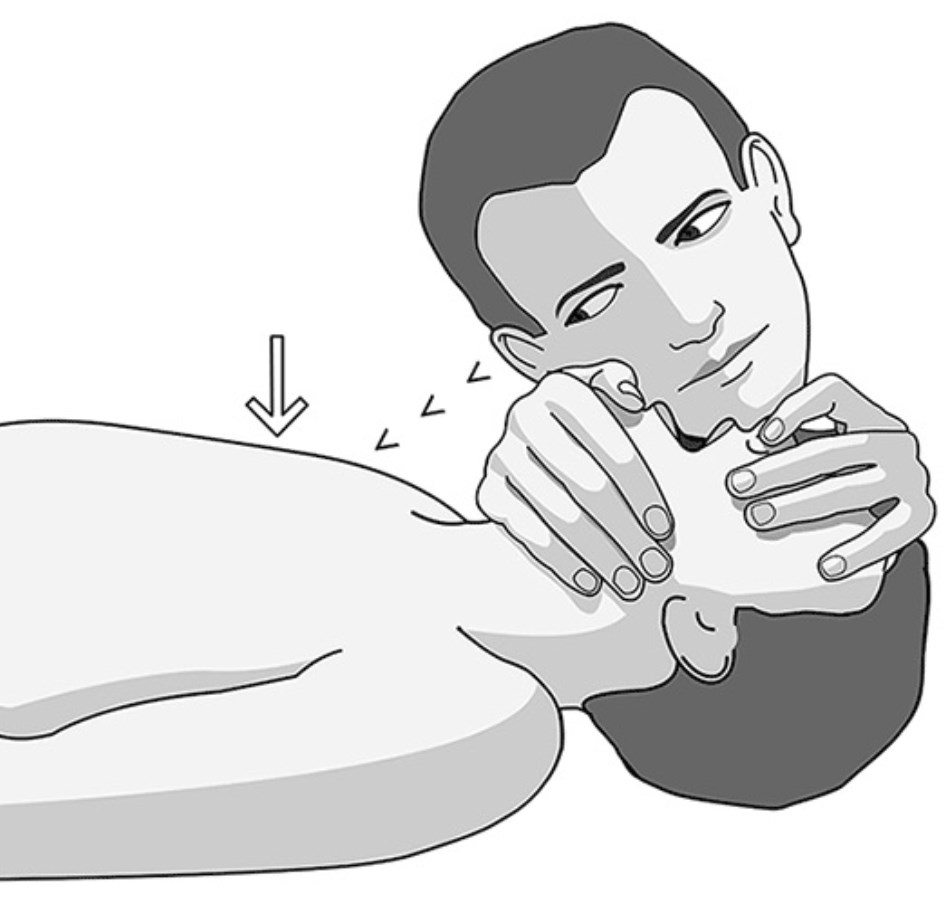
g) Se deben repetir los pasos c, d, e y f.
Si la víctima está en paro cardíaco tendrá que realizar además masaje cardíaco (ver "Masaje Cardíaco Externo").
REPETIMOS
Si hay ausencia de pulso se deben realizar, al mismo tiempo, masaje cardíaco externo, es decir compresiones cardíacas o pectorales que, en resumen, consiste en colocar la base de la mano del médico sobre el esternón del paciente, entre los dos pezones.
Coloque luego la base de la otra mano sobre la primera mano. Ubique su cuerpo directamente sobre las manos así colocadas y aplique treinta compresiones.
Estas deben ser rápidas y fuertes. El tórax debe deprimirse aproximadamente 5 cm. Permita que después de cada compresión el tórax se levante por completo.
Cuente 30 compresiones rápidamente: 1, 2, 3, 4, 5, 6, 7, 8, 9, 10, 11, 12, 13, 14, 15, 16, 17, 18, 19, 20, 21, 22, 23, 24, 25, 26, 27, 28, 29 y 30.
Deben hacerse a continuación dos o tres respiraciones boca a boca. Se debe continuar con las compresiones torácicas y la respiración boca a boca en una relación 30/2, según las últimas recomendaciones del European Resuscitation Council.
Debemos detenernos para verificar si la víctima empieza a respirar normalmente. En caso contrario no interrumpir la reanimación.
NO OLVIDAR
La técnica antes descripta en un paciente con insuficiencia o paro respiratorio, es decir un paciente que no respira por sus propios medios, es una cuestión de vida o muerte. Hay que garantizar que haya una oxigenación del cerebro. Si esto no se lograra la muerte se produce en un plazo de cinco a seis minutos. Debe ser realizada desde el primer instante del paro e incluso durante el traslado del paciente.
Como explicamos anteriormente es uno de los actos que integran la RCP, es decir la reanimación cardiopulmonar que incluye la respiración boca a boca, que provee oxígeno a los pulmones del paciente y las compresiones cardíacas externas que mantienen circulando la sangre del paciente. Puede producirse daño cerebral permanente o la muerte si el flujo sanguíneo y la oxigenación no se restablecen en un plazo no mayor de cinco a seis minutos. Se debe continuar con la RCP hasta que los latidos cardíacos y la respiración se reanuden o hasta que se declare el paro irreversible.
Insistimos en la importancia de actuar en forma inmediata. El tiempo es muy importante cuando una persona deja de respirar. El daño cerebral permanente comienza tan solo después de cuatro minutos de paro y la muerte sobreviene al cabo de 5 o 6 minutos.
La respiración boca a boca es inútil y hasta podría ser perjudicial en caso de paro cardíaco si no se hace, al mismo tiempo, masaje cardíaco externo.
Si el enfermo comienza a respirar espontáneamente se deben interrumpir las maniobras y colocar al paciente de costado para, en caso de vomitar, evitar que aspire el vómito.
RESPIRACION BOCA NARIZ
La respiración boca nariz es un método alternativo a la respiración boca a boca. Debe ser utilizada cuando la boca está lesionada o porque no puede abrirse por cualquier otra razón. En opinión de algunos profesionales es preferible a la respiración boca a boca por las siguientes razones:
- Las vías respiratorias del paciente se mantienen libres con la cabeza extendida hacia atrás y la boca cerrada.
- El socorrista puede colocar la boca fácilmente sobre la nariz del enfermo impidiendo la pérdida del aire insuflado.
- La presión de insuflación se reduce al pasar el aire por las cavidades nasales con lo que disminuye el peligro de paso de aire al estómago, con la consiguiente regurgitación.
TECNICA
a) El paciente debe ser colocado en el piso sobre una superficie plana y desprovisto de toda la ropa hasta la cintura y de cualquier elemento que comprima el tórax o el abdomen.
b) El socorrista se arrodilla junto a la cabeza del enfermo. Con una mano sujeta la cabeza por la frente y con la otra, por debajo de la barbilla, empuja la mandíbula hacia adelante para mantener la boca cerrada con el pulgar colocado entre el labio inferior y la punta de la barbilla.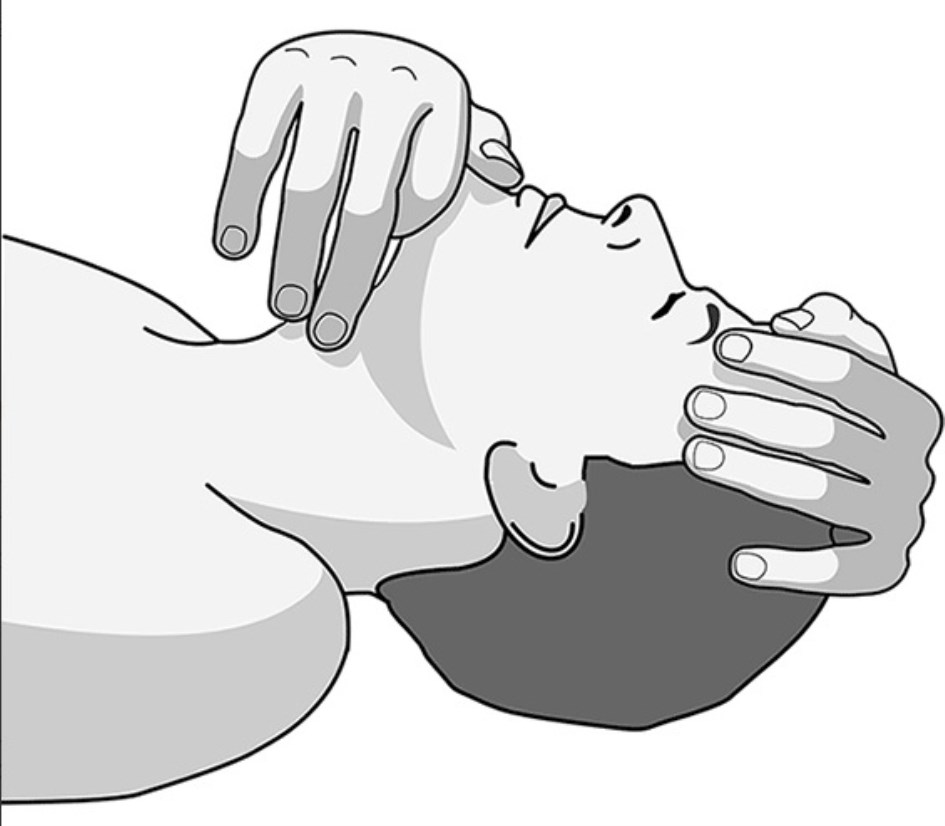
c) El médico inspira a fondo, abre su boca y la coloca sobre los orificios nasales, en forma tal que con sus labios rodee estrechamente la nariz del paciente. 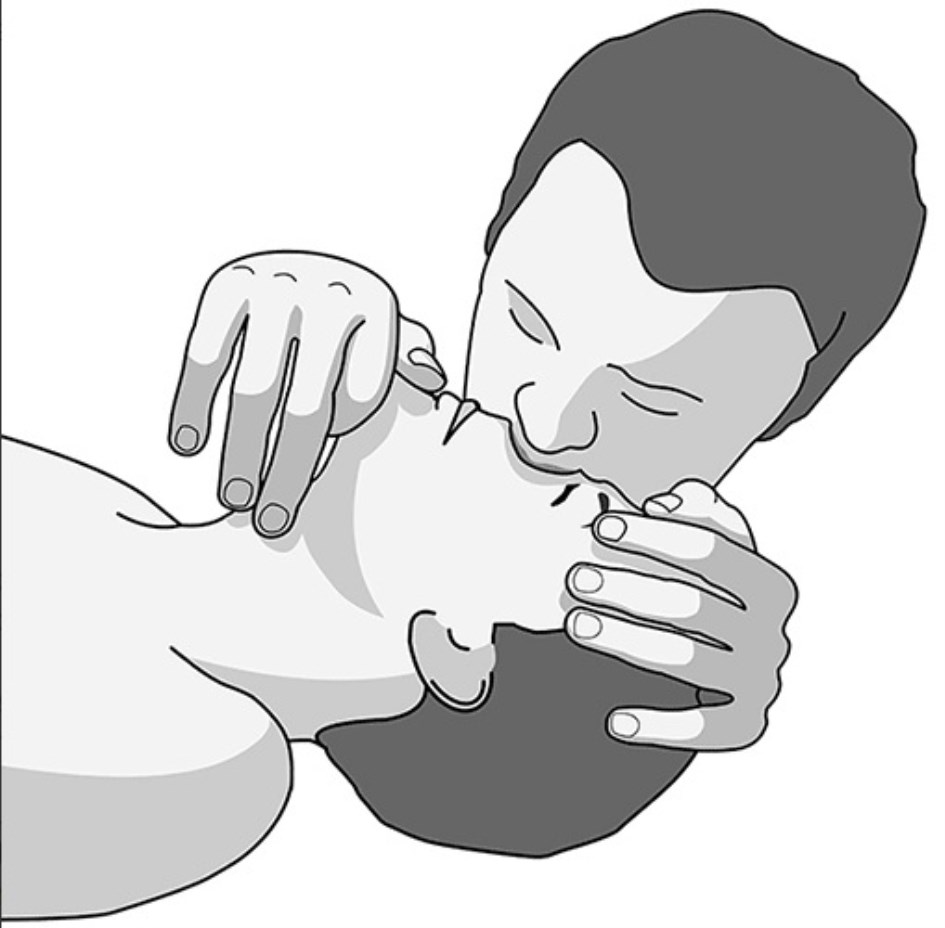
d) Se insufla el aire inspirado controlando la respuesta a esta maniobra, es decir, constatando la expansión del tórax del paciente. Es importante constatar la expansión y el descenso de la caja torácica así como la resistencia al paso del aire. Debe evitarse a toda costa vencer la resistencia al paso del aire, en tanto en cuanto todos los pasos anteriores hayan sido cumplidos.
RESPIRACION INSTRUMENTAL ARTIFICIAL
Si el médico tiene disponible en su botiquín puede utilizar una mascarilla almohadillada que debe ser ajustada a la cara del paciente rodeando su nariz y su boca, conectada a una bolsa plástica a su vez conectada a un tubo de oxígeno. Este dispositivo debe ser utilizado por una persona capacitada para manejarlo.
DESFIBRILACION: Si hubiera un desfibrilador externo administrar una descarga eléctrica.
ABC DE LA CADENA DE LA VIDA
1. Determinar el nivel de conciencia.
2. Constatar el paro cardio respiratorio (mirar, sentir, escuchar).
3. Abrir la vía aérea.
4. Efectuar respiración boca a boca.
5. Constatar el paro cardíaco (pulso, muñeca, cuello).
6. Efectuar masaje cardíaco externo.